کمردرد یکی از شایعترین دردهای انسان است بطوریکه می توان گفت تمام افراد در طول زندگی حداقل یک دوره کمردرد را تجربه می کنند.
ستون فقرات از اجزاء مختلفی شامل مهره ها، دیسک بین مهره ها، لیگامانهای متصل کننده مهره ها به یکدیگر و نخاع و ریشه های عصبی تشکیل شده است که هر کدام از این اجزاء می توانند منشاء درد باشند. ستون فقرات از چهار ناحیه گردنی (شامل ۷ مهره)، پشتی (شامل ۱۲ مهره)، کمری (۵ مهره) و خاجی و دنبالچه در انتهای ستون فقرات تشکیل شده است. مهره ها که بر روی هم قرار میگیرد در میانه آن فضای لوله ای شکلی تشکیل می شود که نخاع در آن قرار دارد. بین هر دو مهره بالایی و پایینی سوراخی در دو طرف وجود دارد که ریشه های عصبی از آن عبور می کند. ما بین مهره ها دیسک بین مهره ای وجود دارد که ضربات و فشار عمودی به ستون فقرات را جذب و مانع آسیب مهره ها می شوند. دیسک بین مهره ای از یک بخش ژلاتینی در مرکز و یک لایه ضخیم و محکم در اطراف تشکیل شده است که عمل ضربه گیری را انجام میدهد. مهره های ستون فقرات توسط الیافی بنام لیگامان به بکدیگر محکم می شود.

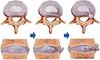
علل کمردرد:
بیش از ۸۵ درصد کمردردها را علل غیر اختصاصی و غیر مهم تشکیل می دهند که در نتیجه حرکت نامناسب و فشار بیش از حد به ستون فقرات ایجاد شده و پس از مدتی برطرف می شود.
بتدریج و با افزایش سن از مقدار مایع قسمت ژلاتینی دیسک بین مهره ای کاسته می شود و قوام لایه فیبری نیز کمتر می شود و به همین دلیل دیسک آسیب پذیر می شود. بتدریج در اطراف دیسک رسوب کلسیم و ایجاد زوائد استخوانی می شود که اولاً سبب کاهش قابلیت تحرک ستون فقرات می شود و ثانیاً باعث تنگ شدن مجرای عبور ریشه های عصبی و فشار بر آن می شود. این حالت اصطلاحاً تنگی کانال گفته می شود. در این حالت با مدتی راه رفتن بیمار دچار احساس درد و گرفتگی در عضلات ساق پا می شود که با مدتی استراحت برطرف می شود.

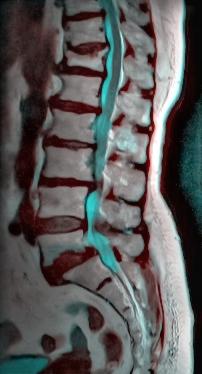
فتق دیسک بین مهره ای (herniation) از علل مهم دیگر درد کمر است.گاهی اوقات در اثر فشار نامناسب و بیش از حد به ستون فقرات لایه فیبری دیسک پاره شده و ماده ژلاتینی درون آن بیرون زده و سبب فشار بر روی ریشه های عصبی و درد تیر کشنده در پاها می شود که اصطلاحاً درد سیاتیک گفته می شود. در موارد شدیدتر ممکن است بیرون زدگی دیسک و فشار روی ریشه های عصبی منجر به فلج و افتادگی مچ پا و یا از دست دادن توانایی کنترل ادرار و مدفوع شود. اکثر موارد بیرون زدگی دیسک مربوط به دیسک های بین مهره چهارم و پنجم کمری، پنج کمری و یکم خاجی و سوم و چهارم کمری است. در اکثر موارد که فقط کمردرد و درد در مسیر ریشه عصبی وجود دارد با مراقبت و اجتناب از فشار به کمر، بمرور زمان دیسک بیرون زده حالت چروکیدگی پیدا می کند و از شدت کمردرد کاسته می شود. اما در مواردیکه علایم آسیب شدید عصبی وجود دارد مثل از دست دادن توانایی کنترل ادرار و یا افتادگی مچ پا، اقدام فوری جراحی و براشتن فشار از روی عصب ضروریست زیرا احتمال بازیابی توانایی از دست رفته کم و بعید است. گاهی اوقات در تصویر برداری ستون فقرات برجستگی دیسک بین مهره ای (bulging) دیده می شود ولی علامتی از پارگی و فتق دیسک وجود ندارد. این حالت بسیار شایع و در نیمی از افراد بدون کمردرد هم دیده می شود و نیازی به اقدام درمانی ندارد.

گاهی اوقات بدلیل آسیب مفصل متصل کننده دو مهره به یکدیگر، مهره ها دچار لیز خوردگی ( اسپوندیلولیستزیس) بر روی یکدیگر می شوند. شایعترین لیز خوردگی بین مهره پنجم کمری و اول خاجی رخ می دهد که مهره پنجم به جلو لیز می خورد. در اکثر موارد این لیز خوردگی در دوران جوانی و بدلیل مشکل خونرسانی مفصل بین مهره ای ایجاد می شود ولی علامتی ندارد تا اینکه در میانسالی سبب درد کمر و درد سیاتیک شده و پس از تصویر برداری از ستون فقرات تشخیص داده می شود. گاهی اوقات هم لیز خوردگی در اثر ضربات به کمر و یا بیماریهای دیگر ستون فقرات است. در موارد خفیف لیز خوردگی اجتناب از افزایش وزن و مراقبت از فشار نامناسب به ستون فقرات و انجام تمرین های تقویت عضلات کمری کفایت می کند ولی در موارد شدید و آسیب ریشه های عصبی اصلاح از طریق جراحی انجام می شود.
.
از علل دیگر کمردرد بیماری های روماتیسمی ستون فقرات است که یکی از مهمترین آنها اسپوندیلیت آنکیلوزان نام دارد. در این بیماری مفاصل بین مهره ها و بین ستون فقرات و لگن دچار التهاب و درد می شود. این بیماری که اکثراً از سنین جوانی و میانسالی شروع می شود با درد مبهم کمر نمایان می شود که با استراحت بدتر، شب ها شدیدتر ولی با فعالیت کمتر می شود. از علایم بارز بیماری احساس خشکی ستون فقرات بویژه صبح ها بعد از بیداری است. بتدریج و بمرور زمان قابلیت انعطاف ستون فقرات کمتر شده و حالت قوز در پشت و خمیده شدن گردن به جلو پدید می آید.
گاهی اوقات منشاء کمردرد عفونت و بیماریهای التهابی لگن و اجزاء داخلی آن است. در این موارد کمردرد بدلیل انتشار درد از لگن است و ممکن است بیماری التهابی لگن علامت بارز دیگری نداشته باشد.
در برخی دیگر منشاء درد کمر بیماریهای اعصاب و روان بویژه اضطراب و افسردگی است.
مواردیکه نیازمند پیگیری سریع درمانی است:
همانطوریکه ذکر شد در اکثر موارد دلیل کمردرد نامشخص و عللی است که با مدتی استراحت و اجتناب از کار سنگین برطرف می شود ولی در موارد نادر علت کمردرد بیماریهای بدخیم، تومورها و یا انتشار سرطان به ستون فقرات و یا عفونت مهره ها است. در مواردیکه کمردرد همراه با تب و یا با کاهش وزن شدید باشد باید احتمال این موارد را مد نظر داشت و هر چه زودتر به پزشک مراجعه کرد. بعلاوه در مواردیکه بیمار سابقه سرطان داشته است و اخیراً کمردرد بروز کرده است باید سریعاً به پزشک مراجعه کند.
در مواردیکه کمردرد با ضعف و مشکل حرکتی پاها و یا مشکل کنترل ادرار و مدفوع همراه باشد نیز باید سریعاً به پزشک مراجعه کرد. همینطور اگر بدنبال کمردرد دچار کاهش حس گرما و سرما در ناحیه تناسلی و مقعد شده باشد نیازمند پیگیری جدی است.
بیمارانیکه بدلیل بیماریهای دیگر تحت درمان طولانی مدت داروهای سرکوب کننده سیستم ایمنی بدن هستند و یا از کورتن استفاده می کنند و دچار کمردرد شده اند باید خیلی سریع به پزشک مراجعه کنند.
در افراد بالای هفتادسال و و زمانیکه مدت کمردرد بیش از شش هفته ادامه دارد نیز مراجعه به پزشک ضروری است.
پیشگیری:
مهمترین راه پیشگیری از کمردرد داشتن فعالیت و تمرین و ورزش های مناسب و تقویت کننده عضلات است. فعالیت شدید بدنی و عدم فعالیت هر دو احتمال آسیب فیزیکی ستون فقرات را بیشتر می کنند در حالی که فعالیت متوسط اثر پیشگیری کننده دارد. بنابراین حتی در مرحله حاد کمردرد هم استراحت طولانی توصیه نمی شود و لازم است بیمار بتدریج فعالیت معمول را شروع کند. با انجام برخی نرمش های ساده بصورت روزانه می توان از بروز کمردرد جلوگیری کرد. برای نمونه:
بصورت چهار دست و پا روی زمین بصورت متناوب عضلات کمر را برای 5-10 ثانیه سفت کرده و سپس شل کنید.

در حالت طاق باز روی زمین دراز بکشید و کف دستها روی زمین باشد. سپس پاها را از زانوخم کنید تا کف پاها روی زمین قرار گیرد. مجددا بصورت متناوب برای 5-10 ثانیه با انقباض عضلات شکم و کمر، کمر را از زمین جدا کنید و سپس عضلات را شل کنید.
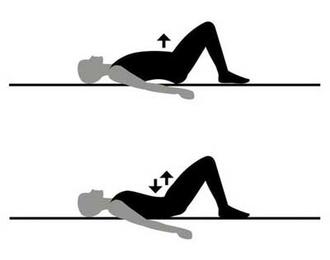
در همین حالت که روی زمین دراز کشیده اید زانوها را خم کنید و درحالیکه دست ها را روی زانوها قرار دارد زانوها را روی شکم بیاورید و بمدت 5 ثانیه نگهداشته مجددا به حالت اول کف پاها روی زمین برگردانید.

همین کار را بصورت مجزا و تک تک برای هر پا می توان انجام داد. در حالیکه روی زمین دراز کشیده اید ابتدا یک زانو را در حالیکه دستها روی آن قرار دارد روی شکم بیاورید و 5 ثانیه تآمل کنید و سپس پا را روی زمین دراز و شل کنید.
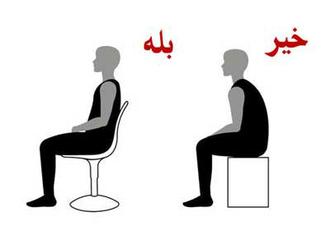
نشستن طولانی بویژه در وضعیت نامناسب سبب اعمال فشار بیش از حد به کمر و دیسک های بین مهره ای می شود. پس بهتر است پس از هر نیم ساعت بلند شده قدری راه برویم و یا نرمش مختصری انجام دهیم. موقع نشستن باید از قوز کردن به جلو پرهیز شود شانه ها و لگن باید در یک امتداد باشد. کف پاها باید روی زمین طوری قرار گیرد که استخوان ران موازی زمین باشد. البته اگر سکویی زیر پا باشد که کمی زانو بالاتر از باسن قرار گیرد بهتر است. اگر پشت میز کار هستید ارتفاع میز باید قدری باشد که بازوها روی آن قرار گیرد. اگر جلوی شما مانیتور قرار دارد باید به اندازه یک دست بین شما و مانیتور فاصله باشد. ارتفاع مناسب برای مانیتور طوری است که در نگاه مستقیم لبه بالایی مانیتور در امتدادچشم قرارگیرد.
موقع ایستادن بصورت متناوب یک پا را روی سکوی قرار دهید. و از خم شدن به جلو اجتناب شود
در موقع رانندگی صندلی باید آنقدر جلو بیاید تا زانوها از باسن کمی بالاتر قرار گیرد. از خم شدن به جلو حین رانندگی اجتناب شود و باید کاملا به صندلی تکیه داد. از رانندگی طولانی پرهیز شود و هر نیم ساعت کمی توقف کرده از ماشین پیاده و قدری قدم بزنید.

از خم شدن و برداشتن اجسام یا کودک از روی زمین باید پرهیز شود بلکه بهتر است اول به حالت نشسته رفت و سپس کودک را برداریم و بغل کنیم.

درمان کمردرد:
در اکثر موارد شامل درمانهای توان بخشی و انجام فعالیت های مناسب زیر نظر فیزیوتراپ و متخصصین توان بخشی و درمانهای دارویی تسکین دهنده درد و شل کننده عضلات است. در برخی موارد مثل فتق دیسک کمری و یا لیز خوردگی مهره ها که علی رغم درمان های غیر جراحی درد همچنان ادامه دارد و همینطور در مواقعی که احتمال بروز نقص عصبی و مشکل کنترل ادراری پیش بینی می شود بهتر است درمان جراحی انجام شود.
کانال تلگرام: www.t.me/Ameli_Office